Nguyên nhân gây bệnh tan máu bẩm sinh
15/07/2021 Người đăng : caodangykhoaphamngocthach
Thalassemia (tan máu bẩm sinh) là bệnh di truyền lặn trên nhiễm sắc thể thường, bệnh gây ra những ảnh hưởng nghiêm trọng đến giống nòi. Khoảng 13 triệu người Việt mang gen bệnh Thalassemia tan máu bẩm sinh. Nguyên nhân gây bệnh tan máu bẩm sinh là gì?.
Bệnh Thalassemia là gì?
Người mắc bệnh Thalassemia phải truyền máu, thải sắt suốt đời. Tan máu bẩm sinh là kết quả của sự giảm sản xuất ít nhất một chuỗi polypeptide globin; tạo ra các hồng cầu nhỏ, dễ tan máu, hình dạng bất thường. Đây cũng là căn bệnh có tỷ lệ tử vong từ bào thai cao. Bệnh có hai biểu hiện chính là thiếu máu và ứ sắt trong cơ thể.
Theo tổng hợp của Cao đẳng y dược TPHCM, Thalassemia là bệnh di truyền lặn trên nhiễm sắc thể thường, tỷ lệ mắc bệnh như nhau ở cả giới nam và nữ. Tại Việt Nam, bệnh Thalassemia được ghi nhận từ năm 1960. Tùy theo bố và mẹ với từng kiểu đột biến gen khác nhau mà sinh con mắc Thalassemia sẽ có tần số khác nhau.
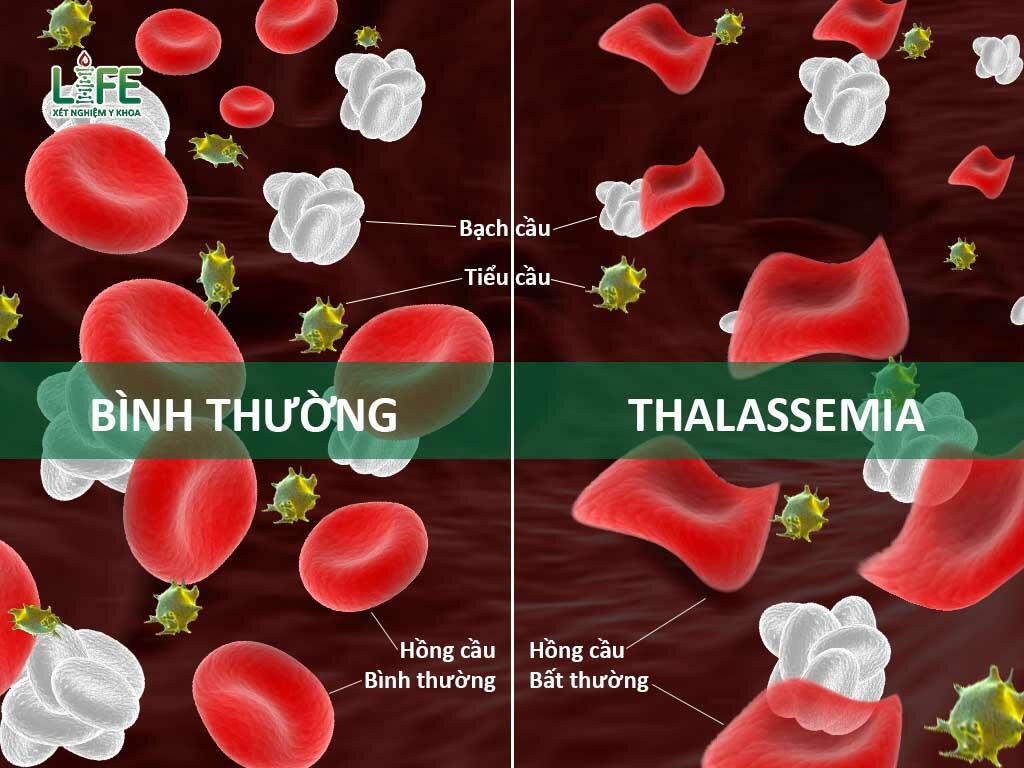
Tan máu bẩm sinh bệnh gây ra những ảnh hưởng nghiêm trọng đến giống nòi
Hiện nay có khoảng 10 triệu người mang gen bệnh, bệnh phân bố khắp cả nước, phổ biến hơn ở các dân tộc ít người khoảng 20.000 người bị Thalassemia thể nặng tỷ lệ này ở người Kinh khoảng 2 – 4%.
Thực tế cho thấy các trường hợp mang gen tan máu bẩm sinh đều là những người hoàn toàn khỏe mạnh, bản thân người mang gen bệnh chủ quan, đa số không có bất kỳ một biểu hiện lâm sàng nào.
Nguyên nhân gây bệnh tan máu bẩm sinh
Tan máu bẩm sinh gây ra do:
- Sự thiếu hụt tổng hợp một chuỗi globin trong huyết sắc tố của hồng cầu. Huyết sắc tố bình thường gồm hai chuỗi globin α và 2 chuỗi globin β với tỷ lệ 1/1. Thành phần chính của hồng cầu là huyết sắc tố.
- Hồng cầu của người bệnh Thalassemia thường không bền làm bệnh nhân bị thiếu máu và ứ sắt. Khi thiếu hụt sẽ gây thiếuuyết sắc tố A, làm thay đổi đặc tính của hồng cầu quá trình tan máu hay vỡ hồng cầu diễn ra liên tục trong suốt cuộc đời người bệnh.
- Thalassemia gồm có 2 loại nhóm chính là α-Thalassemia và β-Thalassemia được gọi tên theo chuỗi globin bị khiếm khuyết: kết quả do giảm sản xuất chuỗi alpha-polypeptide do mất 1 hoặc nhiều gen alpha. Alpha Thalassemia là có bốn allele alpha) vì gen alpha được nhân đôi. Phân loại bệnh dựa trên số lượng gen bị mất:
- Thalassemia thể Alpha +: Mất một gen đơn trên một nhiễm sắc thể (alpha /)
- Thalassemia thể Alpha 0: Mất cả hai gen trên cùng một nhiễm sắc thể (- / -)
Beta Thalassemia là kết quả của sự giảm sản xuất chuỗi beta – do đột biến gen hoặc mất gen, dẫn đến mất một phần (beta +) hoặc mất hoàn toàn (beta 0) của chức năng beta globin.
Triệu chứng của bệnh tan máu bẩm sinh Thalassemia
Tùy vào mức độ nghiêm trọng của bệnh mà triệu chứng của bệnh tan máu bẩm sinh Thalassemia sẽ biểu hiện khác nhau.
Người bệnh Thalassemia có thể bị thiếu máu nhẹ ngay sau khi sinh nhưng cũng có trường hợp sau 1-2 năm các dấu hiệu mới khởi phát.
Nhiều trẻ sẽ xuất hiện dấu hiệu Thalassemia do thiếu máu nhẹ nên cảm thấy mệt mỏi, dễ nhầm lẫn với tình trạng thiếu máu do thiếu sắt. Thalassemia các triệu chứng có thể đi kèm gồm:
- Khó thở, mệt mỏi, khó chịu.
- Nước tiểu màu tối.
- Da nhạt màu hoặc có màu vàng.
- Tăng trưởng kém.
- Biến dạng dương mặt.
- Bụng lồi.
Các mức độ của bệnh tan máu bẩm sinh Thalassemia
Bệnh có 5 mức độ biểu hiện tùy theo số lượng gen bị tổn thương:
- Mức độ nhẹ: người bệnh thường chỉ được phát hiện khi có kèm theo bệnh lý khác như phẫu thuật, có thai nhiễm trùng.
- Mức độ trung bình: Biểu hiện thiếu máu rõ ở trẻ trên 6 tuổi
- Mức độ nặng: Biểu hiện thiếu máu nặng khi trẻ chưa đến 2 tuổi. Nếu không được điều trị bệnh sẽ ngày càng trầm trọng. Gan và lá lách to, vàng da, chậm phát triển vận động và thể chất. Người bệnh sẽ bị biến dạng gương mặt dô xương trán và xương chẩm, mũi tẹt, nhô xương hàm
- Mức độ rất nặng: Biểu hiện phù thai từ khi còn trong bụng mẹ, thiếu máu nặng có thể tử vong ngay sau sinh do suy tim
- Thể ẩn không có biểu hiện gì khác biệt, thậm chí có thể hiến máu được.
Bệnh thalassemia sống được bao lâu?
Theo chuyên gia Thalassemia thế giới bệnh tan máu bẩm sinh gây tử vong rất sớm ngay từ khi còn là đứa trẻ. Chi phí điều trị bệnh tan máu bẩm sinh rất tốn kém nếu không điều trị đầy đủ thì có thể tử vong khi 15 – 20 tuổi. Tuy nhiên, công tác phòng bệnh đang là vấn đề cấp thiết nhằm giảm tỷ lệ sinh ra những trẻ mang gen và mắc bệnh tan máu bẩm sinh.
Nếu được truyền máu đầy đủ, trẻ có thể sống bình thường cho đến 10 tuổi. Sau đó, có thể xuất hiện các biến chứng
- Dậy thì muộn ở nữ.
- Biến chứng tim mạch: suy tim, rối loạn nhịp tim
- Biến dạng xương ở mặt, mũi tẹt, loãng xương, dễ gãy xương.
- Chậm phát triển thể chất
- Da sạm, củng mạc mắt vàng.
- Sỏi mật.
Các biện pháp chẩn đoán bệnh Thalassemia
Thalassemia được chẩn đoán dựa vào:
- Các dấu hiệu, triệu chứng lâm sàng quan trọng là phải nhận ra các dấu hiệu sớm để đi khám mới có thể phát hiện được bệnh sớm nhất có thể và điều trị kịp thời.
- Bệnh nhân khám lâm sàng phát hiện ra các triệu chứng từ đó chỉ định các xét nghiệm phục vụ cho việc chẩn đoán bệnh.
Cận lâm sàng
- Bilirubin gián tiếp, sắt và Ferritin: tăng.
- X-Quang sọ: hình bàn chải, tủy rộng.
- Tổng phân tích tế bào máu ngoại vi: hồng cầu nhỏ, hồng cầu hình bia, bạch cầu và tiểu cầu giảm khi có cường lách, reticulocyte tăng;
- Xét nghiệm DNA: xác định chính xác đặc điểm gen đột biến trong bệnh Thalassemia.
- Điện di huyết sắc tố (Hemoglobin): HbF tăng, HbA2 tăng, HbA1 giảm, có thể có HbH hoặc HbE
Các biện pháp điều trị bệnh Thalassemia (Tan máu bẩm sinh)
Điều trị thiếu máu
- Bệnh nhân có chỉ định truyền máu khi 2 lần kiểm tra đều cho thấy Hb<7g/dl, hay Hb>7g/dl. Mục đích duy trì Hb>10g/dl, giúp trẻ phát triển bình thường, tránh biến dạng xương.
- Truyền máu: Bệnh nhân được truyền hồng cầu lắng, máu mới, Tần suất truyền máu có thể mỗi 4-6 tuần một lần tùy mức độ. Lượng 10ml/kg trong 2-3h.
Điều trị ứ sắt
- Ngăn ngừa tổn thương các cơ quan do ứ sắt, đặc biệt là tim và nội tiết.
- Tiêm tĩnh mạch lúc truyền máu.
- Chú ý theo dõi thị lực, thính lực hàng năm.
Cắt lách
- Biến chứng sau cắt lách: Nhiễm trùng, tắc mạch.
- Thalassemia thể nặng, cường lách (lách to, lượng hồng cầu lắng truyền >250ml/kg/năm).
Điều trị hỗ trợ
- Vitamin C
- Acid folic
- Vitamin E
Ghép tủy xương
Là phương pháp hiện đại cho kết quả tốt trong điều trị Thalassemia.
 Ngành Y khối A1: Danh sách trường xét tuyển và cách đạt điểm cao
Ngành Y khối A1 đang ngày càng thu hút sự quan tâm của thí sinh nhờ sự đa dạng về ngành học và phương thức...
Ngành Y khối A1: Danh sách trường xét tuyển và cách đạt điểm cao
Ngành Y khối A1 đang ngày càng thu hút sự quan tâm của thí sinh nhờ sự đa dạng về ngành học và phương thức...
 Muốn bán thuốc học ngành gì? Điều kiện, lộ trình học và trường đào tạo
Bán thuốc học ngành gì là câu hỏi được rất nhiều người quan tâm hiện nay. Bài viết dưới đây sẽ giúp bạn hiểu rõ...
Muốn bán thuốc học ngành gì? Điều kiện, lộ trình học và trường đào tạo
Bán thuốc học ngành gì là câu hỏi được rất nhiều người quan tâm hiện nay. Bài viết dưới đây sẽ giúp bạn hiểu rõ...
 Ngành Y khối A00 học được không? Gồm những chuyên ngành nào?
Ngành Y khối A00 học được không? Có những chuyên ngành nào phù hợp để theo học?
Ngành Y khối A00 học được không? Gồm những chuyên ngành nào?
Ngành Y khối A00 học được không? Có những chuyên ngành nào phù hợp để theo học?
 Chế độ nghỉ trực ngành Y tế 2026 được quy định như thế nào?
Chế độ nghỉ trực ngành Y tế năm 2026 là nội dung được nhiều người quan tâm. Vậy quy định về nghỉ trực trong năm...
Chế độ nghỉ trực ngành Y tế 2026 được quy định như thế nào?
Chế độ nghỉ trực ngành Y tế năm 2026 là nội dung được nhiều người quan tâm. Vậy quy định về nghỉ trực trong năm...